В недавнем исследовании, опубликованном в журнале Radiology , исследователи из Германии оценили легочную дисфункцию, наблюдаемую после детской коронавирусной болезни 2019 года (COVID-19).
Дети и подростки с тяжелым острым респираторным синдромом коронавирусной инфекции 2 (SARS-CoV-2) имеют более легкое течение, чем взрослые, и выздоравливают в течение нескольких недель. Определение симптома варьируется; поэтому имеются противоречивые сообщения о стойких симптомах, которые могут сохраняться в течение нескольких месяцев после заражения и варьироваться от 0% до 66%. Тот факт, что у более молодых пациентов имеются более объективные результаты по постострым последствиям и симптомам, еще больше усложняет эти выводы. Природа, частота и определение послеострых осложнений у детей и подростков до сих пор неизвестны, и существует несоответствие между клинической картиной и объективными данными.
Исследование: легочная дисфункция после педиатрического COVID-19 . Изображение предоставлено: MarcinWojc / Shutterstock
Об исследовании
В настоящем исследовании исследователи описали морфологические и функциональные изменения в паренхиме легких при низкопольной магнитно-резонансной томографии (МРТ) у детей и подростков после COVID-19 по сравнению со здоровыми людьми из контрольной группы.
В период с августа 2021 года по декабрь 2021 года группа провела поперечный эксперимент, инициированный исследователем, в одном академическом медицинском учреждении для изучения паренхиматозных аномалий легких у подростков и детей после заражения SARS-CoV-2. Из общенационального поиска в исследование были включены последовательные пациенты с COVID-19. Был взят образец крови, и все пациенты с COVID-19 и здоровые люди прошли низкопольную МРТ после оценки клинических критериев. Данные визуализации сравнивали с клиническими характеристиками до и после заражения, временем, прошедшим после положительного теста полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР), и лабораторными показателями.
Требования к включению в группу COVID-19 включали требование быть в возрасте от пяти до 18 лет. ОТ-ПЦР-тестирование на SARS-CoV-2 было необходимо для всех подходящих пациентов, независимо от продолжительности между положительным тестом и включением в исследование. Требования к включению здоровой контрольной группы включали указанный возрастной диапазон от пяти до 18 лет.
В исследовании затяжной COVID определяли как наличие симптомов, которые сохранялись в течение не менее 12 недель и соответствовали одному из четырех критериев, перечисленных ниже: (1) симптомы, которые сохранялись после острой фазы COVID-19 или ее лечения, (2) симптомы, которые вызвало новое ограничение здоровья, (3) новые симптомы, которые появились после острой фазы, но были признаны результатом болезни COVID-19, и (4) ухудшение ранее существовавшей сопутствующей патологии.

NutriBiotic, назальный спрей, 29,5 мл (1 жидк. унция)
При использовании низкопольной протонной МРТ первичным результатом была частота морфологических изменений в паренхиме легких. Вторичные исходы включали лабораторные оценки, сообщаемые клинические жалобы, функциональные изменения легких, включая дефекты вентиляции, дефекты перфузии, а также совпадение и дефект обоих.
Были оценены истории болезни участников группы COVID-19 и их симптомы как во время, так и после заражения COVID-19. У каждого человека измеряли артериальное давление и частоту сердечных сокращений. Была взята кровь для измерения количества крови, интерлейкина (ИЛ)-6, С-реактивного белка (СРБ) и антител против шиповидного белка SARS-CoV-2 и антител к нуклеокапсиду.
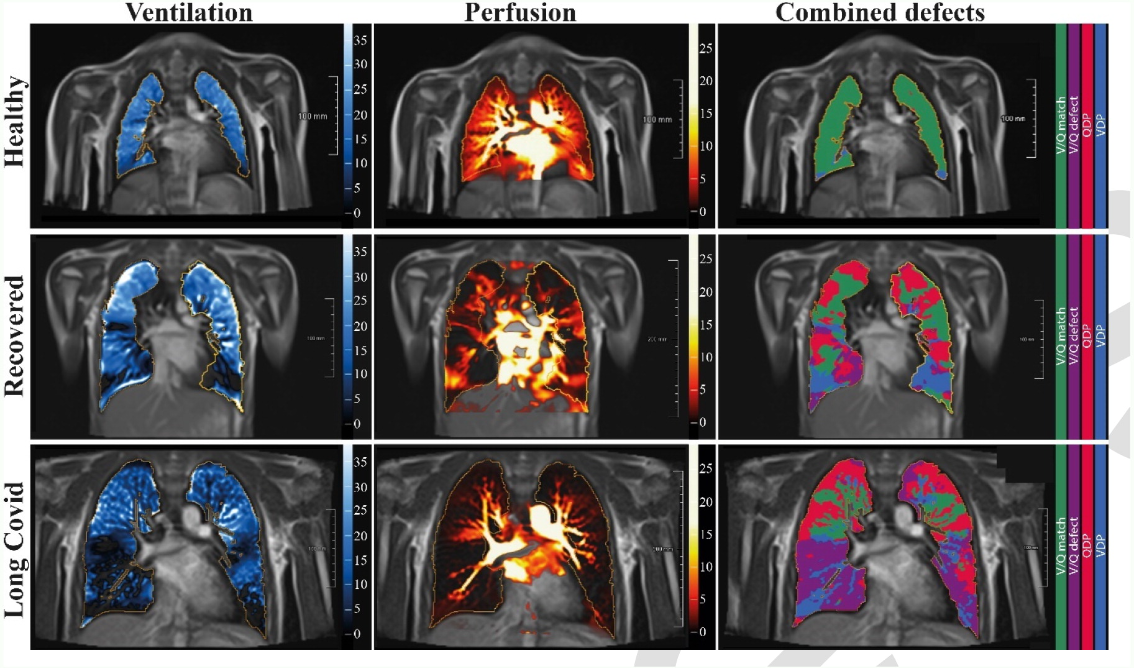
Низкопольная МРТ функционального легкого с фазовым разрешением при свободном дыхании (PREFUL) при 0,55 Тл с рассчитанными параметрами в аксиальной плоскости после автоматической регистрации в положение середины выдоха и сегментации паренхимы легкого. Слева направо репрезентативные цветные изображения функциональных дефектов вентиляции (VDP, синий), дефектов перфузии (QDP, красный), вентиляции/перфузии (соответствие V/Q, зеленый), дефектов вентиляции/перфузии (дефект V/Q). , фиолетовый) в здоровом контроле (верхний ряд, 7-летний мужчина), участник, выздоровевший от COVID-19 (средний ряд, 10-летний мужчина), и участник с длительным течением COVID (15-летний мужчина). ).
Полученные результаты
Всего был обследован почти 91 педиатрический пациент с ОТ-ПЦР-положительной инфекцией SARS-CoV-2 и 17 здоровых лиц контрольной группы. После исключения клинико-лабораторное и низкопольное МРТ-исследования прошли 54 человека с пост-острой формой COVID-19 и девять человек контрольной группы.
Индивиды обеих групп имели много одинаковых черт. Участники с пост-острой формой COVID-19 имели средний возраст 123 года, средний вес 4818 кг, средний рост 15617 см, и 44% из них были женщинами. Всего 54 человека получили результаты ОТ-ПЦР на инфекцию SARS-CoV-2. Среди них 54% выздоровели, а 46% были отнесены к категории пациентов с длительным COVID-19.
В дополнение к одышке у 9 % участников отмечалась головная боль, у 28 % — одышка, у 2 % — пневмония, у 7 % — аносмия, у 2 % — агевзия, у 7 % — утомляемость, у 11 % — нарушение внимания, у 2 % — лимбическая боль. У 22% здоровых добровольцев, 5% выздоровевших пациентов и 10% длительно больных COVID-19 были обнаружены ранее существовавшие заболевания. Во время острой фазы инфекции у четырех субъектов с положительной ОТ-ПЦР инфекцией SARS-CoV-2 не было никаких симптомов.
Только у одного участника в группе выздоровевших из 54 человек в группе пост-острого COVID-19 и девяти здоровых контрольных, прошедших низкопольное МРТ, были обнаружены какие-либо морфологические изменения. С помощью функциональной низкопольной МРТ у больных были обнаружены более выраженные вентиляционные, перфузионные и комбинированные дефициты по сравнению со здоровыми людьми из контрольной группы. При сравнении пост-COVID-группы со здоровым контролем соответствие вентиляции/перфузии (V/Q-соответствие) было хуже в пост-COVID-группе.
Общий процент вентиляционных дефектов (VDP) был выше в группе выздоровевших или в группе с длительным COVID-19, чем в группе здорового контроля, когда группа COVID-19 была разделена по клиническим характеристикам. Как и в группе выздоровевших, процент дефектов перфузии (QDP) в группе с длительным COVID-19 был выше, чем в контрольной группе. По сравнению с группами выздоровевших и длительно инфицированных COVID, комбинированный дефицит V/Q был меньше у здоровых людей. Как и в случае совпадения V/Q, у здоровой контрольной группы соотношение было выше, чем у выздоровевших и длительных групп COVID.
В целом, в исследовании сообщается о продолжающейся легочной дисфункции, наблюдаемой на низкопольной МРТ у подростков и детей с длительным течением COVID и у тех, кто выздоровел от COVID-19.






















Оставить Комментарий
Вы должны войти, чтобы оставить комментарий.