
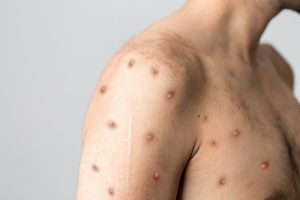
Ветряная оспа , называемая учеными ветряной оспой, является ранее повсеместно распространенным детским заболеванием, вызывающим характерную везикулярную сыпь различной степени тяжести и тяжести. Раньше ветрянка поражала почти каждого ребенка. однако частота этого состояния резко снизилась после введения вакцин против ветряной оспы.
Болезнь вызывается вирусом ветряной оспы (VZV), альфагерпесвирусом. Вызвав ветряную оспу различной степени тяжести при первичной атаке, вирус зимует в чувствительных ганглиях и может сохраняться на протяжении всей жизни. Иммунологические нарушения могут привести к реактивации вируса, вызывая опоясывающий герпес (обычно называемый опоясывающим лишаем).
Введение
Ветряная оспа является доброкачественным и саморазрешающимся заболеванием в большинстве случаев у детей и даже у большинства взрослых. Однако у незначительного меньшинства могут развиться серьезные осложнения, и некоторые из них могут умереть. Ветряная оспа, осложняющая беременность, иногда может приводить к врожденным дефектам: примерно у одного из 2000 живорожденных детей, рожденных такими женщинами, обнаруживаются признаки врожденной ветряной оспы.
В 1960-х годах был разработан эффективный протокол лечения лейкемии, включающий системные стероиды, химиотерапию и лучевую терапию. Хотя эти препараты привели к резкому увеличению выживаемости, они также предрасполагали педиатрических пациентов к более высокому риску серьезной, а иногда и смертельной ветряной оспы, что отражает ее связь с состояниями с ослабленным иммунитетом.
То, что долгое время считалось относительно легким обрядом посвящения в детстве, недавно было признано серьезным, потенциально смертельным заболеванием для восприимчивых людей с ослабленным иммунитетом ».
Поэтому антитела иммуноглобулина VZ стали использоваться для защиты детей из групп риска. Этот подход оказался высокоэффективным при применении в течение 96 часов после заражения и у пациентов с тесным контактом с вирусом в анамнезе.
Первая живая вакцина против ветряной оспы
В 1974 году д-р Митиаки Такахаси разработал вакцину против ветряной оспы на основе живого аттенуированного вируса (ЖАВ). Новость была воспринята с подозрением, в основном из-за потенциального риска реактивации вакцинного вируса и последующего опоясывающего лишая.
Ученые также скептически относились к долгосрочной эффективности защиты после вакцинации детей. « Теоретически вакцинированные дети могут утратить иммунитет к VZV и заболеть ветряной оспой во взрослом возрасте, когда ветряная оспа протекает в более тяжелой форме или может осложнить беременность ».
Актуальность, связанная с серьезной и/или летальной ветряной оспой у детей с лейкемией, привела к серьезной оценке вакцины LAV, продемонстрировавшей ее безопасность, переносимость и высокую эффективность у здоровых детей и взрослых, а также у детей из группы высокого риска с лейкемией и нефротическим синдромом.
Удивительно, но это была первая и единственная вакцина против герпеса, разработанная до сих пор. Результаты были представлены д-ром Такахаши на совещании, проведенном Национальным институтом здравоохранения США (NIH) в 1979 г. Результатом стала рекомендация по дальнейшему изучению вакцины против ветряной оспы в стране.
Ранние исследования вакцины против ветряной оспы
Строгая оценка, проведенная Совместной группой по изучению вакцины против ветряной оспы в течение пяти лет, показала безопасность LAV у детей с лейкемией при введении в период ремиссии. Серологические исследования показали, что после вакцинации вырабатывались защитные антитела, и вакцинированные дети, контактировавшие с больными братьями и сестрами, оставались здоровыми в 85% случаев. Более того, ни у одного из 500+ реципиентов вакцины не было признаков опоясывающего лишая.
Имея такие данные, исследование вакцины было расширено за счет включения здоровых детей в США и Европе в 1980-х годах. Кроме того, появился дополнительный стимул для защиты детей от ветряной оспы, поскольку другие болезни, которые можно предотвратить с помощью вакцин, такие как корь и дифтерия или полиомиелит, были поставлены под контроль.

Optimum Nutrition, Opti-Women, 120 капсул
В 1990-х годах несколько исследований показали, что ветряная оспа имеет высокую частоту вторичных атак, заражая от 60% до 100% восприимчивых домашних контактов. Было зарегистрировано около четырех миллионов случаев, примерно 15 случаев на 1000 населения в год, причем почти все молодые люди были инфицированы в дошкольном возрасте.
Серологическое исследование показало, что 86% детей в возрасте от 6 до 11 лет были серопозитивными, а среди людей в возрасте не менее 30 лет этот показатель увеличился до 99%.
Из четырех миллионов случаев до 13 500 госпитализировались в год, что составляет 5/100 000 населения в период с 1988 по 1999 год. Более 90% случаев приходилось на детей, но две из трех госпитализаций и половина смертей.
В течение пяти лет с 1990 по 1994 год ветряная оспа числилась среди причин смерти почти в 150 свидетельствах о смерти в год, что составляет около шести смертей на десять миллионов населения. Врожденная ветряная оспа составила 44 случая в год.
Первая программа вакцинации против ветряной оспы
Вакцинация против ветряной оспы была введена в план плановой иммунизации в 1995 г. И Американская академия педиатрии (1995 г.), и Консультативный комитет по практике иммунизации (1996 г.) рекомендовали одну дозу вакцины в возрасте 12–18 месяцев, при этом восприимчивые невакцинированные дети получали догоняющую дозу перед вакцинацией. им исполнилось 13 лет. Взрослые группы высокого риска также были вакцинированы двумя дозами, то есть те, кто в анамнезе контактировал с инфицированными членами семьи или медицинским персоналом, без истории вакцинации или предшествующей инфекции.
Вскоре были видны результаты: в 2003 г. было 85% охвата детей в возрасте от 19 до 35 месяцев. Сообщалось, что такой широко распространенный охват вакцинацией безопасен и эффективен со средней эффективностью 97% против умеренной и тяжелой болезни и 82% против ветряной оспы. любой степени тяжести после одной дозы вакцины.
Однако это не могло прервать цепочку передачи в школах и других местах, где дети часто контактировали друг с другом. Заболеваемость ветряной оспой достигла плато с 2003 по 2006 год, хотя имели место меньшие вспышки по сравнению с годами до вакцинации.
Это по-прежнему ограничивало расходы на здравоохранение со стороны местных и государственных департаментов здравоохранения и нарушало посещаемость школ и рабочих мест. Большинство случаев были прорывными случаями с менее чем 50 поражениями, и лишь немногие из них были везикулярными, что затрудняло диагностику. В результате лабораторные испытания стали более распространенными.
Программа двух доз
Это привело к дальнейшему изменению политики в 2007 г., когда было рекомендовано введение двух доз в возрасте 12–15 месяцев и 4–6 лет. Дети, получившие только одну дозу, получали дополнительные дозы. Вторая доза позже была включена в вакцину против кори, эпидемического паротита и краснухи (MMR), вводившуюся одновременно.
Вторая доза привела к дальнейшему снижению заболеваемости, особенно среди детей в возрасте 4-6 лет, госпитализаций и летальных исходов с уменьшением локальных вспышек. Косвенная защита также улучшена. Женщин репродуктивного возраста оценивали на иммунитет и при необходимости вакцинировали после родов.
Вывод
Таким образом, снижение заболеваемости составляет 97% в целом во всех возрастных группах, а среди лиц в возрасте до 20 лет (родившихся в период вакцинации) заболеваемость снизилась на 99%. В этой возрастной группе тяжелое заболевание встречается редко.
Во-вторых, после вакцинации заболеваемость опоясывающим лишаем среди здоровых детей и детей с ослабленным иммунитетом снизилась на 80%. « Важно отметить, что увеличения HZ среди взрослых, связанного с программой вакцинации против ветряной оспы, не наблюдалось ».
С 1995 года программа вакцинации против ветряной оспы в Соединенных Штатах привела к предотвращению более 91 миллиона случаев заболевания ветряной оспой, 238 000 случаев госпитализации и почти 2000 смертей при впечатляющей окупаемости инвестиций и чистой экономии для общества в размере более 23 миллиардов долларов ».
Текущая программа включает в себя эпиднадзор, мониторинг заболевания среди населения Америки, а также охват и эффективность вакцин, мониторинг безопасности и вопросы стоимости. Он опирается на усилия работников общественного здравоохранения, врачей, фармацевтов и медсестер, помимо эпидемиологов и исследователей. Продолжаются исследования, направленные на разработку более совершенных методов диагностики и измерения коррелятов иммунитета.












Leave a Comment
Your email address will not be published. Required fields are marked with *